乾癬又俗稱為牛皮癬,因為患者常會在皮膚產生銀色的脫屑,偶爾也會被稱為銀屑病。乾癬是個常見但難纏的皮膚疾病,根據先前國內相關統計,國內大約有 0.2-0.25% 左右的人口罹患乾癬(牛皮癬),也就是至少有高達 5-6 萬人受到這個疾病困擾,但這個數字應該是低估,實際應該超過 10 萬人。乾癬患者除了要應付皮膚的不適以外,因為乾癬的病名有個「癬」字,很容易被聯想到跟其他因為黴菌感染的皮癬有關,例如香港腳(又稱足癬)或者是頭癬、體癬等疾病,所以很多人往往會誤以為乾癬是會傳染的疾病,但其實乾癬是完全不會傳染的!有時不明顯的乾癬也可能被和其他皮膚疾病搞混,例如頭皮的乾癬可能被誤認為脂漏性皮膚炎、指甲的乾癬可能被誤認為是灰指甲、在四肢的乾癬可能被誤認為是異位性皮膚炎,因此在診斷時非常需要醫師的細心以及經驗。另外乾癬的病灶有時候面積較大,看起來有點嚇人,許多患者也會因為外觀的問題造成困擾,甚至是遭遇歧視。
為了幫助更多乾癬患者完整了解這個疾病,以及相關的治療與保養知識,並讓更多民眾對乾癬有正確的認知,團隊醫師將在這篇文章中整理在治療、保養、預防這 3 大關鍵的知識分享給大家!如果對治療比較沒興趣的朋友,可以快速看表格以及最後的重點就可以囉!
乾癬(牛皮癬)會出現什麼症狀?該怎麼診斷?
乾癬通常有兩種特殊的臨床表徵,第一是皮膚表面出現的界線清楚的紅斑(erythema)反應 ,第二是病灶處的脫屑(scaling)反應。因為角質異常快速代謝產生的強烈的脫屑反應,會讓病灶看起來像是佈滿一片銀色的皮屑,因此有時候乾癬又被稱為銀屑病。
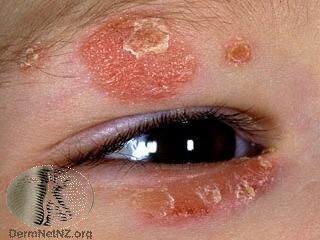
為什麼會出現這兩個臨床表徵呢?紅斑其實代表著疾病對血管的攻擊,脫屑則是疾病對表皮的攻擊,但到底為什麼會出現這樣的攻擊反應,至今仍然成因不完全清楚。另外乾癬的症狀表現也變化多端,不一定每個人一開始出現的症狀都這麼典型,因此臨床上不時有乾癬患者一開始被診斷為其他皮膚疾病,幾經波折才確定診斷。
醫師是怎麼診斷乾癬的呢?主要是透過「臨床診斷」,也就是醫師依據完整的病史詢問和臨床症狀作出診斷,除非有必要,否則不一定需要進一步的抽血或皮膚切片檢驗。除了上述的界限明顯紅斑與銀色皮屑以外,如果在病灶上稍微刮去皮屑可看到輕微的出血(專有名詞為 Auspitz sign),或者是在受傷的地方發現乾癬被誘發(專有名詞為 Koebner’s Sign),這些都是乾癬常見的徵兆。
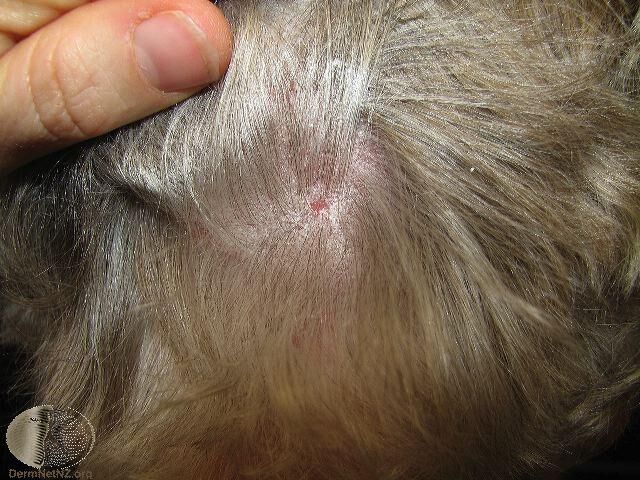
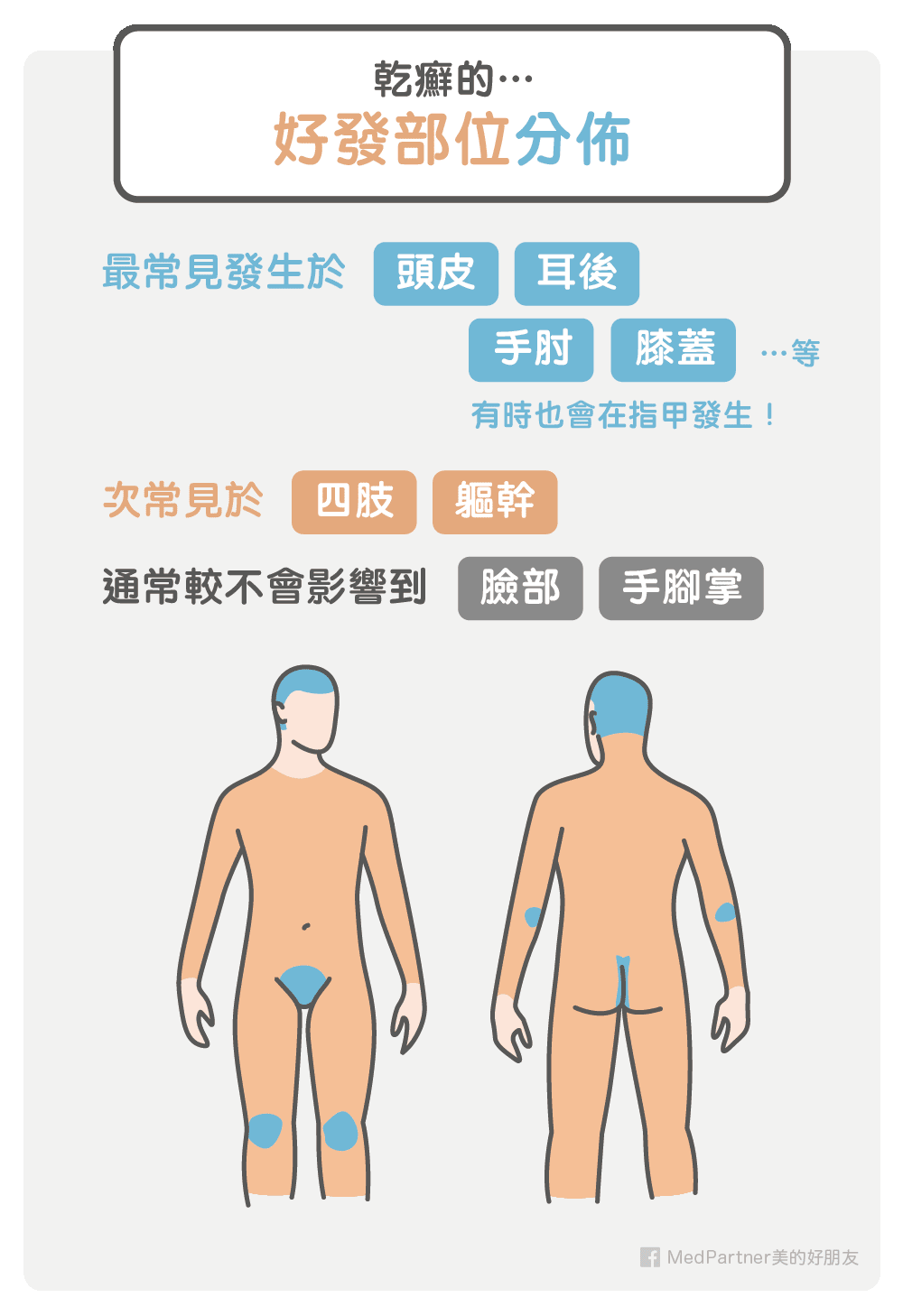 乾癬除了好發在頭皮、耳朵(耳後)、四肢、軀幹,有時也會在指甲發生,所以如果醫師在發現你身上有疑似乾癬的病灶,通常會進一步檢查你全身的皮膚,請不要害羞或過度擔心喔!
乾癬除了好發在頭皮、耳朵(耳後)、四肢、軀幹,有時也會在指甲發生,所以如果醫師在發現你身上有疑似乾癬的病灶,通常會進一步檢查你全身的皮膚,請不要害羞或過度擔心喔!
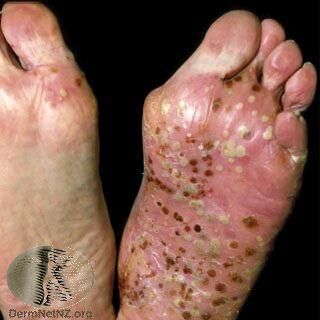
除了最常見的慢性斑塊型乾癬(Chronic plaque psoriasis,佔所有乾癬病人的70-90%)以外,臨床上還有幾種其他形態的乾癬,我們簡單介紹如下:
- 滴狀乾癬(Guttate psoriasis):常常是突然大量出現,直徑小於 1 公分,好發於小孩與年輕人的四肢與軀幹。這類病人常被發現是在鏈球菌喉部感染之後才出現滴狀乾癬。
- 紅皮型乾癬(Erythrodermic psoriasis):患者會出現全身皮膚發紅、大量脫屑。這種病人因為皮膚大面積受損,因此容易繼發性導致感染或者是因為脫水而引起電解質不平衡。另外可能因為大量蛋白質流失導致水腫和水份流失導致心肺負擔。
- 膿疱性乾癬 ( Pustular psoriasis):患者的紅斑上可能出現黃色無菌性的膿皰,其中一種比較嚴重得分型(von Zumbusch type)可能會導致急性、全身廣泛的發紅、脫屑、大量膿皰,這類患者的危險性特別高。
另外乾癬是一種全身性的發炎反應,因此許多研究也發現乾癬患者出現其他全身系統性共病的機會也比一般人高。最常見的是乾癬性的關節炎,另外還有心血管疾病、高血脂、高血壓、糖尿病、憂鬱症、脂肪肝、眼睛葡萄膜炎,自體免疫疾病的發生率也都偏高。所以一旦得到乾癬,更應該要注意自己的身體健康,不要讓這些共病輕易找上你喔!
乾癬的成因是什麼?有哪些危險因子?
很多得到乾癬的朋友,常會疑惑「為什麼是我會得到乾癬呢?」但其實這個問題醫師也沒辦法精準地回答你。目前根據流行病學與病理的研究,醫界認為乾癬和遺傳、身體免疫與發炎反應有一定的關係,可能是「有乾癬體質的人」在「特定的時間」剛好遇到「特定的誘發因子」,就會導致乾癬發作。
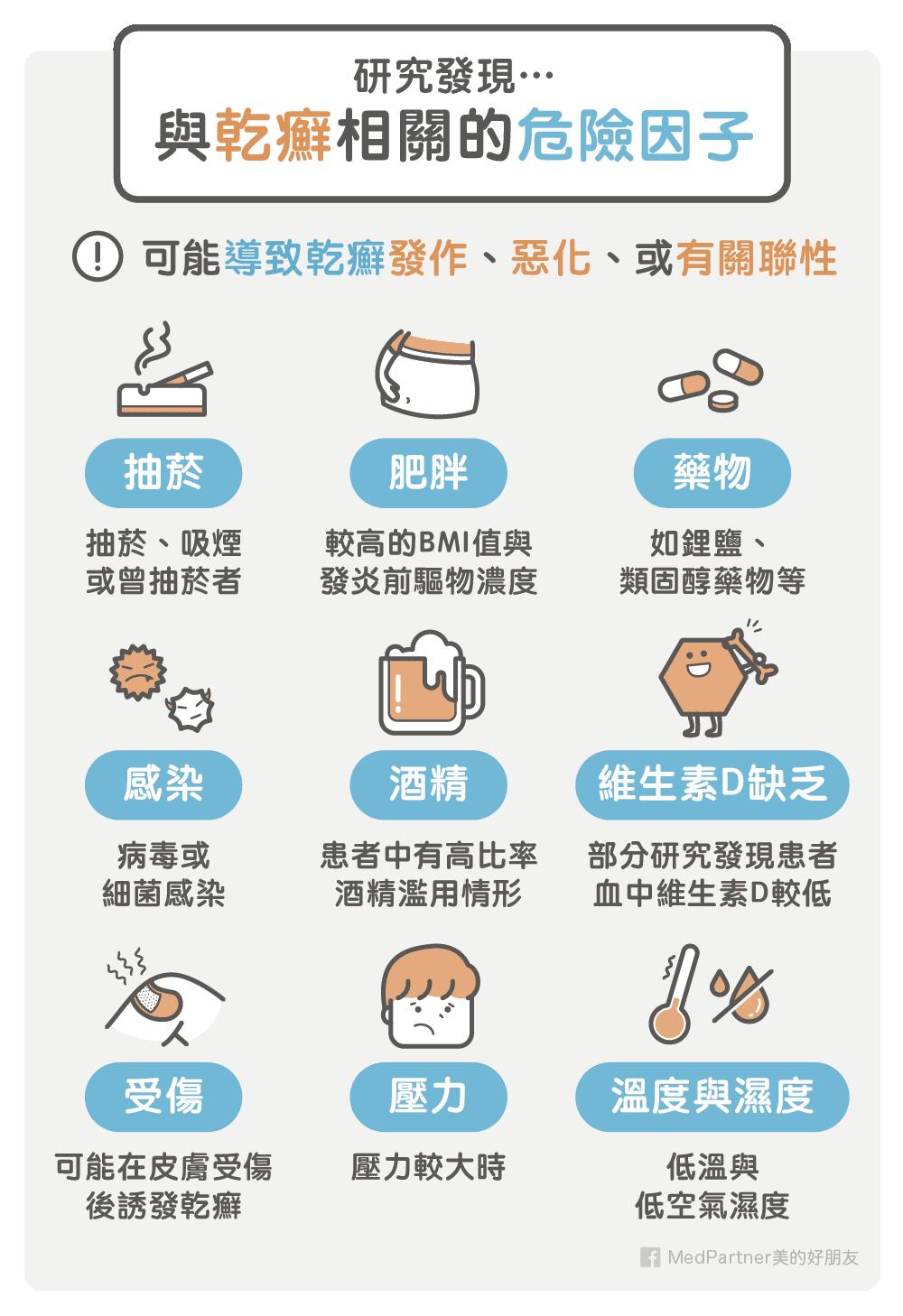
目前研究跟乾癬相關的危險因子我們整理如下:
- 抽菸:在相關的文獻回顧中,學者發現乾癬患者中曾經抽過菸的比率比起沒有乾癬的人還高。另外也發現不管是吸煙者,還是以前抽過菸但現在戒掉的人,都有較高的乾癬發生率。因此抽菸是明確的乾癬危險因子,如果你是乾癬患者的話,最好趕緊戒煙。
- 肥胖:研究中發現乾癬和肥胖以及偏高的 BMI 值有關。以往認為肥胖和患者的不健康行為有關,但逐漸也有研究認為這可能和肥胖導致體內的發炎前驅物質濃度增加有關。
- 藥物:許多藥物都可能跟乾癬的發作與惡化有關。最常見的是 Beta Blocker(一種血壓藥)與鋰鹽(抗憂鬱劑)、抗瘧疾藥物、以及類固醇類藥物。
- 感染:無論是病毒或者是細菌感染都可能跟乾癬的惡化有關。目前被研究地比較明確的是鏈球菌感染導致的滴狀乾癬,還有 HIV 感染也可能誘發乾癬發作。
- 酒精:酒精和乾癬的發作是有關聯性的。在乾癬患者中有較高比率的酒精濫用情形,此外酒精也是乾癬的誘發與惡化因子。更嚴重的是在一項研究中甚至指出,乾癬患者如果有酒精成癮的話,比起其他沒有酒精成癮的患者,發現較高的死亡率。
- 維生素 D 缺乏:目前維生素D在乾癬發生的角色並不明確。但有些研究發現乾癬患者的血中維生素 D 濃度較低的情形。
- 皮膚受傷:在某些患者身上可發現乾癬可能在受傷後被誘發。
- 壓力:臨床上也可觀察到當患者壓力較大時,乾癬發作或者是惡化的情形也會加劇。
- 冬天陽光日照較少,容易讓乾癬復發。另有一些專家認為低溫與低空氣濕度可能與乾癬發作有關。
遺傳這點是沒辦法改變的,但如果得到了乾癬,請務必配合醫師儘量避免上述的惡化因子啊!了解相關的危險因子後,我們再一起看看乾癬到底該如何治療。
乾癬該如何治療?外用藥物、口服藥物、照光治療到底是怎麼進行的?
越是成因不明、機轉不明、而且機轉複雜的疾病,通常就越難找到單一的特效藥。乾癬會這麼難纏的原因就是如此。臨床上醫師在治療乾癬時,會依據疾病的侵犯範圍、嚴重程度、病人本身的身體狀況、肝腎功能、是否能夠配合定期治療、對藥物費用的接受程度等因素,和患者完整討論後決定治療的策略。
通常越輕微、越小範圍的乾癬,可以選擇外用藥物治療。如果範圍較大、全身性症狀較多時,可以考慮使用照光治療,或者是全身性的口服以及針劑類的藥物,甚至是生物製劑。但即使用了全身性的藥物治療方式,局部外用藥膏還是可以紓緩症狀,或者是降低全身性藥物的使用劑量。
除了上述的藥物治療外,由於乾癬患者有較高的機率發生代謝症候群、高血糖、高血壓、高血脂與心血管疾病等,另有很多研究報告指出,乾癬病人有較高的心血管風險與中風機率,因此一定要定期追蹤治療。如果患者同時伴隨有憂鬱症等心理疾病,進行精神科的心理會談或者是一些抗憂鬱藥物,對於疾病症狀的控制也會有幫助。以下我們針對乾癬的常見藥物做個介紹。
外用藥物
保濕劑:雖然不是真的藥物,但對乾癬患者來說,補水以及保濕是相對便宜而且有效的方式,意義不小於藥物治療。對病灶積極保濕可以降低癢、痛等臨床症狀,也可延長不需要治療的時間。目前認為比較有效的成分是凡士林或者是質地較厚重的乳液,最好在剛洗完澡後使用,直接把水鎖在角質內最好。
外用類固醇:乾癬會導致發炎以及角質細胞過度增生。這類藥物主要是利用類固醇抗發炎以及抑制增生的效果來改善症狀。醫師會依照患者的嚴重情形以及病灶的位置選擇不同強度的類固醇。長期使用類固醇可能導致皮膚萎縮、微血管擴張…等副作用,但醫師會權衡利弊得失並與患者討論。如果對於醫師開立類固醇有疑慮,可以跟醫師好好討論喔!
外用 A 酸:Tazarotene(常見商品名:Zorac 羅膚格)是一種外用A酸,透過改善角化的作用來減少脫屑症狀。可能產生輕微的皮膚刺激、搔癢副作用,但併用外用類固醇可降低副作用發生率。
外用維生素 D 及其衍生物:這類藥品主要作用是抑制角質細胞分化。可以單獨使用,但研究認為併用外用類固醇效果會更好。目前國內常見的相關藥品是 calcipotriol(常見商品名 Daivonex 得膚寧)及 calcitriol(常見商品名:Silkis 施革欣)。使用時可能會產生局部刺激副作用,但合併使用類固醇可降低刺激性。
焦油(Tar):焦油在治療乾癬的歷史很長,雖然現在已經有許多其它療法降低了焦油的使用比率,但臨床上焦油還是有它的角色。雖然可觀察出明確的「抑制角質增生」效果,但詳細的機轉仍然不清楚。在一些國外的藥妝品,例如抗頭皮屑洗髮精中就可能加入焦油這個成分。醫師可能會使用這個成分與其他外用藥物併用,以期發揮較佳效果。
局部免疫抑制劑(Calcineurin inhibitors):常見的藥物有 tacrolimus 和 pimecrolimus 這兩種。這類適合用在臉部以及皮膚損傷較嚴重的病灶,可以有效降低局部類固醇的使用。
紫外線照光療法
乾癬發作的面積有時候很大,如果這麼大的面積通通都要擦藥其實很不容易。在紫外線中特定波段的光源被發現有改善乾癬的作用,因此局部照光就成了大面積病灶患者的治療選項之一。
目前常見的做法有以下兩種。最常見是使用紫外線 UVB 直接照射治療。其中窄波 UVB(nbUVB)311 nm 波長,對於乾癬的治療特別有效,也有較低的光照副作用。其次才是利用 UVA 這種相對波長較長的光源,搭配患者口服或浸泡 psoralens 這種感光藥物來強化照光效果。
照光治療常見的副作用其實很像曬傷,主要是可能曬黑、曬紅、脫皮,嚴重時可能刺痛或起水泡。
在接受照光治療需要避開同時使用 Cyclosporine 口服藥治療,因為這可能會增加得到皮膚癌症的機會。此外,必須保護眼睛和下體皮膚,因為紫外光可能提高白內障的機率以及增加下體皮膚得到皮膚癌的機率。
全身性治療
當乾癬侵犯的部位較多、面積較大時,就可能需要一些全身性的治療方式。目前常用的是口服藥物,或近年逐漸使用增加的生物製劑。
口服 methotrexate(MTX):是一個非常古老的藥物,被使用超過半個世紀。主要作用是葉酸的拮抗劑,這樣講好像比較難懂,簡單說是「抑制葉酸這種幫助細胞生長的物質」,避免異常的角質過度增生。但可能產生噁心、疲倦、食慾下降、頭痛、禿頭等副作用。另外這種藥物有肝毒性,如果是肝臟疾病或酗酒導致肝功能異常的患者應謹慎或避免使用。在使用期間如果出現口腔粘膜破損、皮膚疼痛、發燒倦怠三大症狀,必須儘速回診。因少數的病人會因為代謝不良,產生血球低下的風險,可能因為免疫力降低而危及生命。另外男女病人在服用期間必須避孕三個月。否則有畸胎風險。
口服維生素 A 酸:對於全身嚴重乾癬的患者,口服A酸有不錯的效果,主要作用也是抑制角質的過度分化。特別是膿疱性乾癬或紅皮型乾癬的患者,在相關研究中治療反應佳。國內使用的藥品是 acitretin(常見商品名: Neotigason 新定康癬)。臨床上也常搭配照光治療使用。常見的副作用是黏膜及皮膚乾燥、掉髮、肌肉疼痛,肝指數上升、高血脂的副作用。女性病人在服藥後的 2 年應避免懷孕避免產生畸胎風險,男性病人則沒有畸胎風險。但無論是男女病人,都必須定期追蹤血脂,以避免發生高血脂和肝指數上升的問題。
口服 Cyclosporine 環孢靈:屬於二線用藥,對於乾癬和乾癬性關節炎有很好的控制。副作用需要注意血壓和對腎功能的影響。使用期間不可同時合併照光治療,否則會增加罹患皮膚癌症的機率。此藥在孕婦使用上較前兩者安全 (category C)。
生物製劑
生物製劑是由生物體所產生的蛋白質成分,相較於一般藥物,生物製劑的結構與機轉都很複雜。目前被使用在乾癬上的生物製劑至少就有 8 種以上,各自有不同的機轉。這類藥物最大的優點是副作用較低,沒有傳統藥物的肝腎毒性。但缺點是價格昂貴,健保未必給付。

乾癬該如何保養與預防?
看完上面的文章,大家應該可以了解乾癬是一種遺傳體質,但通常是在特定時間被某些因素誘發才產生或者是惡化,因此預防與保養絕對是乾癬治療中不可或缺的一塊。
上面有提過乾癬發作的危險因子。有關乾癬的保養與預防,事實上就是儘量避開這些危險因子。我們幫大家整理如下:
- 戒菸。
- 減重。
- 戒酒:
- 避免過度使用藥物:特別是鋰鹽、Beta Blocker 這類降血壓藥、還有類固醇。
- 避免受傷:受傷處容易誘發乾癬生長。
- 避免壓力或過勞
- 避免暴露在低溫、乾燥的環境,並且積極保濕。
最後我們想說的是,得到乾癬不是任何人的錯。雖然看起來嚴重的皮膚病灶,以及較長的治療過程常常會讓患者遭受歧視、偏見,或者是覺得心灰意冷,但現代的醫療科技已經可以將多數的乾癬症狀控制得很好,甚至有不少人都可長期維持穩定不復發。我們期待一般民眾能對乾癬有更完整的認識,這是一個不會傳染的疾病,這些病灶也沒什麼好可怕的,不必對乾癬患者投以異樣眼光。更希望所有乾癬患者對我們的醫療有信心,只要不放棄治療,積極配合藥物以及日常預防,要回復完全正常的生活真的不是夢想。
如果這篇文章對你有幫助,歡迎你在左下角按個讚並分享給更多需要的人吧,也希望你能參與我們的訂閱計劃,和我們一起努力,讓大家對於乾癬有更正確的認知,讓更多的乾癬病友除了治療以外,也得到更多的支持與幫助吧!
Reference
- Mayo Clinic: Psoriasis
- UpToDate:Epidemiology, clinical manifestations, and diagnosis of psoriasis
- UpToDate:Treatment of psoriasis in adults
- 社團法人乾癬協會:何謂乾癬
- Gladman DD, Anhorn KA, Schachter RK, Mervart H. HLA antigens in psoriatic arthritis. J Rheumatol 1986; 13:586.
- Armstrong AW, Harskamp CT, Dhillon JS, Armstrong EJ. Psoriasis and smoking: a systematic review and meta-analysis. Br J Dermatol 2014; 170:304.
- Michaëlsson G, Gustafsson K, Hagforsen E. The psoriasis variant palmoplantar pustulosis can be improved after cessation of smoking. J Am Acad Dermatol 2006; 54:737.
- McGowan JW, Pearce DJ, Chen J, et al. The skinny on psoriasis and obesity. Arch Dermatol 2005; 141:1601.
- Setty AR, Curhan G, Choi HK. Obesity, waist circumference, weight change, and the risk of psoriasis in women: Nurses’ Health Study II. Arch Intern Med 2007; 167:1670.
- Pugliese D, Guidi L, Ferraro PM, et al. Paradoxical psoriasis in a large cohort of patients with inflammatory bowel disease receiving treatment with anti-TNF alpha: 5-year follow-up study. Aliment Pharmacol Ther 2015; 42:880.
- Higgins E. Alcohol, smoking and psoriasis. Clin Exp Dermatol 2000; 25:107.
- Qureshi AA, Dominguez PL, Choi HK, et al. Alcohol intake and risk of incident psoriasis in US women: a prospective study. Arch Dermatol 2010; 146:1364.
- Poikolainen K, Karvonen J, Pukkala E. Excess mortality related to alcohol and smoking among hospital-treated patients with psoriasis. Arch Dermatol 1999; 135:1490.
- Veraldi S, Caputo R, Pacifico A, et al. Short contact therapy with tazarotene in psoriasis vulgaris. Dermatology 2006; 212:235.