子宮肌瘤是長在子宮組織中異常的肌肉瘤,是女性最常見的良性腫瘤之一,和我們之前介紹過的多囊性卵巢症候群跟巧克力囊腫一樣,都是常見的婦科疾病。隨著女性年齡的增長,罹患子宮肌瘤的機會也隨之上升,在生育年齡的婦女中,發生率大概是 2 成,而這種趨勢特別在更年期前期的女性族群中尤為明顯,在更年期後則有部分女性的子宮肌瘤會改善。子宮肌瘤在女性族群的盛行率到底多高呢?根據台灣研究統計指出,在更年期前期,且平均年齡在 49 歲左右的女性中,將近一半的人患有子宮肌瘤[4],這比率真的相當驚人啊!
子宮肌瘤雖然多數是無症狀的,但有時可能會造成經血過多甚至引發貧血的問題。另外子宮肌瘤還可能會壓迫泌尿道或消化道的器官,造成排尿和排便上各種的不便及不適。許多患者也常擔心子宮肌瘤會不會演變惡性腫瘤,或是擔心子宮肌瘤是不是一定要手術治療?
為了增強民眾對子宮肌瘤的認知,MedPartner 團隊醫師們整理了相關文獻與研究,希望用這篇文章以及衛教圖片,清楚解說子宮肌瘤是如何形成的?子宮肌瘤的症狀有哪些?以及子宮肌瘤有哪些治療方式?廢話不多說,我們開始上課吧!
子宮肌瘤症狀有哪些?腫瘤的大小和位置很有關係
子宮肌瘤是一種常見的婦女良性腫瘤,但幸運地是,它的本質是良性的,有研究指出手術後病理證實為惡性肉瘤的機率大概是 0.23%[5],也就是說 1000 名被診斷子宮肌瘤的患者中,只有 2 位會是惡性腫瘤,大部分其實都是良性的。因此如果被診斷是子宮肌瘤,千萬不要過度慌張,趕緊瞭解相關的知識,和醫師好好溝通治療方向,才是最重要的事喔!
子宮肌瘤症狀有哪些?
子宮肌瘤既然是一種良性腫瘤,它對人體的影響就不像一般的癌症那樣,可能轉移到全身。它會造成的症狀,跟子宮肌瘤本身的大小,以及發生的位置息息相關。但在講子宮肌瘤的症狀之前,首先要強調一點,許多人的子宮肌瘤是「根本無症狀」的喔!但子宮肌瘤有症狀的人,卻因為症狀和其他疾病有所重疊,而很容易跟其他疾病搞混。不過如果有以下症狀,就有可能是子宮肌瘤造成的:
與生殖系統有關的子宮肌瘤症狀:
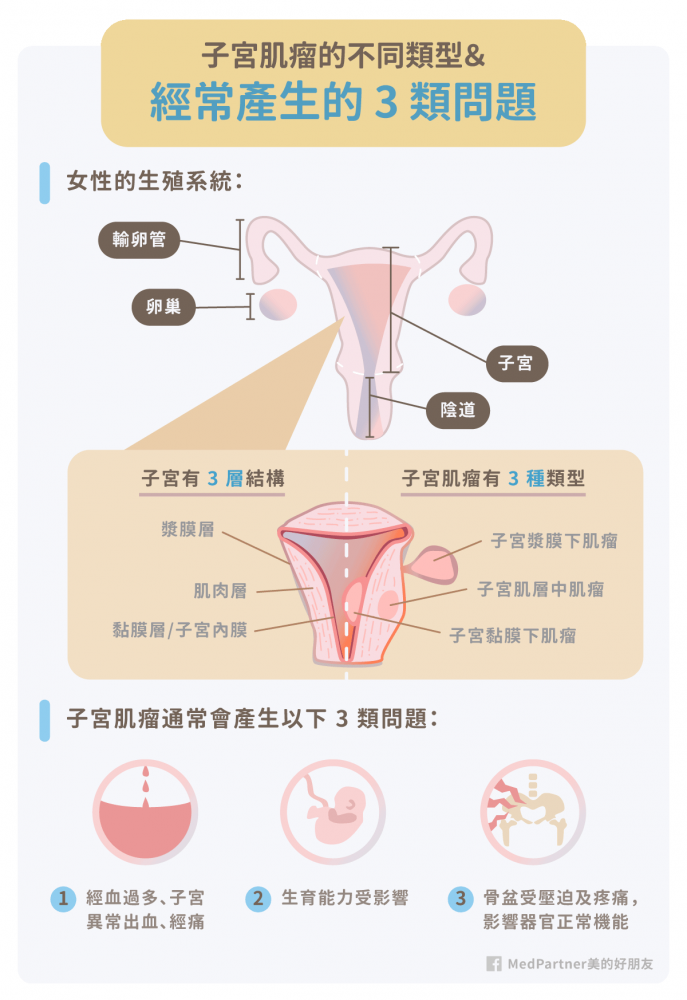
- 經血量過多、甚至有貧血的症狀(如缺鐵性貧血)
- 經期時間延長
- 明顯經痛(關於如何緩解經痛可以參考我們的這篇文章)
- 性交疼痛
子宮肌瘤由於長在子宮裡,也有機會影響生育能力,產生以下幾種問題:
- 懷孕困難
- 流產機會增加
- 早產或胎兒在子宮生產遲滯
除此之外,子宮肌瘤也有可能影響到泌尿系統和消化道功能,而可能有這幾種症狀:
- 骨盆腔位置有壓痛感
- 頻尿、排尿、腹脹或排便不順
如果有發現以上的症狀,還是建議大家去就醫,讓醫師協助你判斷到底是什麼問題喔!
子宮肌瘤症狀與腫瘤大小和位置息息相關
大家或許很難理解,只是子宮肌瘤這樣的良性腫瘤,為什麼會連帶影響生殖、泌尿及消化道的機能,並造成如此複雜的症狀?其實原因就在於子宮位於骨盆腔內,因此子宮肌瘤除了會影響生殖器官,也會影響到附近的泌尿系統和消化道。
要了解不同類型子宮肌瘤會造成什麼影響與症狀,我們必須先跟大家簡短分享一下女性的生殖系統解剖學。女性的生殖系統主要由卵巢、輸卵管、子宮、陰道,各個器官分別有自己的生理作用:
- 卵巢:為卵子生成與儲藏的器官,也是雌激素、雄激素、黃體素的合成場所。
- 輸卵管:接收並運送卵子的器官,以便讓精子與卵子在輸卵管中結合成受精卵。
- 子宮:受精卵附著(著床)的地方,子宮內膜厚度會因為荷爾蒙的調控而有所變化。
- 陰道:除了是與陰莖交合的部位外,陰道所營造的酸性環境,能防止一些細菌的侵犯。
生理期中經血的形成,以及受精卵著床的地方主要發生在子宮。子宮組織由外而內可分成 3 層結構:
- 漿膜層:為子宮腹膜,屬於子宮較外層的結構
- 肌肉層:主要由平滑肌組成,富含血管供應。子宮肌肉層的收縮及放鬆會由雌激素、黃體素等荷爾蒙來調控。那什麼是平滑肌呢?平滑肌可分佈在血管、消化道、泌尿道等器官,能各司不同的機能(如血管收縮、腸胃道蠕動等)。
- 黏膜層:為子宮內膜,其厚度會隨著月經呈現週期變化,即是子宮內膜增厚、以及經血的剝落
以前醫院學長姐是這樣教我們的,大家可以把子宮想像成人類孕育胎兒的房間,子宮本身的肌肉,就像是這個房間的牆壁,而黏膜就有點像是牆壁外面的裝潢、油漆這類的東西,而漿膜層就好比牆壁外層的磁磚,讓房間跟外界有一層區隔。
子宮肌瘤主要是因為子宮內平滑肌異常增生或平滑肌病變,形成我們肉眼可見的平滑肌瘤。臨床上醫師會依據子宮肌瘤發生的位置、入侵子宮不同的組織比例,把子宮肌瘤區分為三大類型,大家可以對照著解剖圖來看,會比較好瞭解。
- 子宮黏膜下肌瘤(submucosal):肌瘤主要長在黏膜層中,經血許多成分就是剝落的黏膜,長在這層的肌瘤主要會引發經血異常的情形。
- 子宮肌層中肌瘤(intramural):長在子宮肌肉層,比較可能造成經血過多,或月經來潮的時間變長。
- 子宮漿膜下肌瘤(subserous):可理解為子宮肌瘤長在子宮外部,雖然部分不會引發子宮出血,但子宮肌瘤變大可能會壓迫骨盆腔中的泌尿道及消化道,影響排尿及排便。
但請大家要記住,上面講的位置跟症狀,都只是大概,實際上會發生什麼症狀,每個人還是會有許多不同的差異喔,建議還是讓專業的醫師們來判斷,你遇到的究竟是哪一種子宮肌瘤吧!
子宮肌瘤發生的原因
剛才有提到,子宮肌瘤常常會出現的症狀,其實是「無症狀」,因此有不少人是在因為各種婦科狀況,例如懷孕或者是多囊性卵巢…等問題,接受婦產科的超音波檢查時,才意外被診斷有子宮肌瘤。
這時候大家難免會開始哀怨,到底我是造了什麼孽,怎麼會長了個腫瘤呢?請大家不要太難過,這應該和你造孽沒什麼關係,甚至醫學專家也還沒有很清楚子宮肌瘤發生的原因。目前比較清楚的是,雌激素和子宮肌瘤的生長有關,這可以從還沒青春期的女性幾乎不會長子宮肌瘤,以及進入更年期雌激素大量下降的女性,子宮肌瘤會跟著大幅萎縮,得到一些證據。
但也不是雌激素高就一定會長子宮肌瘤,因為在賀爾蒙分泌最高的年輕女性族群中,發生率並沒有最高,反而是快進入更年期的 40-50 歲婦女的發生率比較高。
所以如果得到了子宮肌瘤,最重要的事情已經不是找原因了,而是好好面對它,處理它啊!剛才已經說過,子宮肌瘤大部分是沒有什麼症狀的,而且沒有一定要吃藥或開刀,多數的人只要定期追蹤就好,但當醫師發現難以處理的症狀確實與子宮肌瘤有關時,就可能建議藉由藥物或手術來治療子宮肌瘤。
子宮肌瘤有哪些治療方式?
子宮肌瘤的治療是很個人化的,需要依據患者個人的身體狀況,以及各種考量,例如生育上的需求,經由病人與醫師的共同討論來決定的。臨床上通常會有兩大治療方向:如果是非常確定不想懷孕的人,方向就會是根除病灶,避免子宮肌瘤再度復發。而如果是想懷孕的患者,治療方向就會偏向維持子宮機能及緩解不適症狀。
所以千萬別覺得長了子宮肌瘤就一定得吃藥或手術,或者是非得怎樣不可,跟自己的醫師有完整溝通才是最重要的喔!
子宮肌瘤的藥物治療
子宮肌瘤在藥物治療上,多數以緩解症狀為主,無法根除子宮肌瘤病灶。常見藥物我們整理如下:
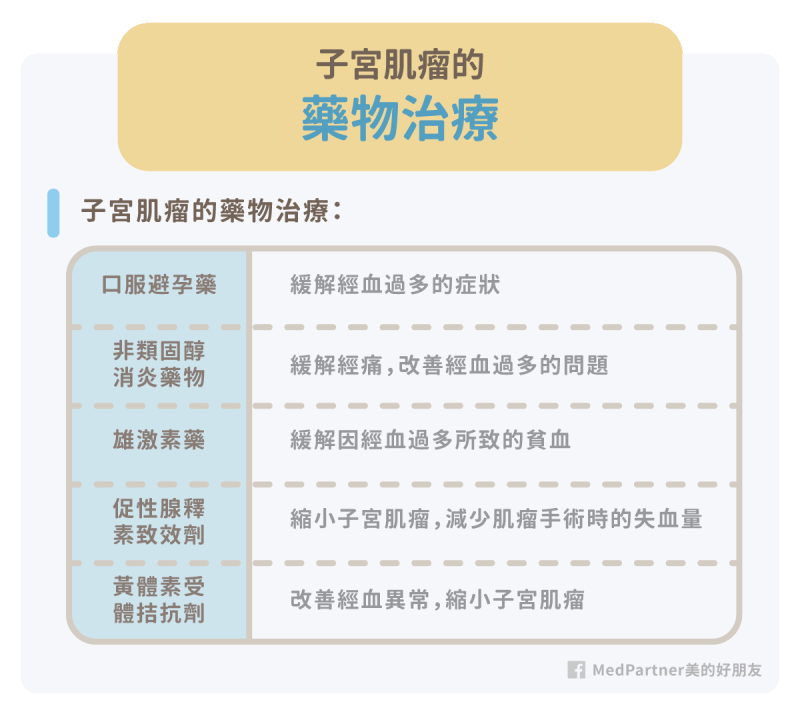
- 口服避孕藥:口服含有雌激素及黃體素、或是只有黃體素的避孕藥可控制經血量,進而緩解子宮肌瘤所導致的經血過多症狀(口服避孕藥如何安全使用,可以參考我們的這篇文章)。
- 非類固醇消炎止痛藥:一般會使用在緩解經痛的治療上,也可能改善經血過多的問題。
- 雄激素藥物:雄激素藥物(如 danazol)可緩解經血過多所導致的貧血,但沒有縮小子宮肌瘤大小的作用。
- 促性腺釋素致效劑:促性腺釋素致效劑(Gonadotropin-Releasing Hormone agonist)有緩解貧血的效果。此外,這類藥物也有縮小子宮肌瘤的作用,並減少子宮肌瘤手術的失血量。一般會在子宮肌瘤手術前的3到6個月內服用促性腺釋素致效劑。在台灣常見的藥品是柳菩林(Leuplin),用法是一個月皮下注射一次,另外有長效的劑型,可以三個月注射一次。
- 黃體素受體拮抗劑:目前台灣有使用恩惜膜(Esyma)這類的口服黃體素受體拮抗劑。這類藥物主要可使子宮肌瘤體積減小,改善經血異常。一般來說會建議間歇性地使用,也可能在手術前幾個月使用,讓腫瘤的體積縮小,以利手術進行。
以上的藥物,都有各自的優點與缺點,請大家要和自己的醫師、藥師完整了解,才能做出適合自己的決定喔!另外在某些狀況下,醫師就會比較傾向使用手術治療,我們說明如下。
子宮肌瘤手術治療
子宮肌瘤手術一般上可分兩大治療方向,一是完全切除子宮;二是保留子宮的前提下切除子宮肌瘤。不過子宮肌瘤手術,其實並不是每一位患者都適合。醫生考慮子宮肌瘤手術的時機,通常是在發生以下的狀況時:

- 經血過多且有貧血的情形,無法用藥物緩解時
- 經檢查發現子宮肌瘤壓迫泌尿道或消化道等器官,嚴重影響排尿、排便機能時
- 子宮肌瘤長得太快,懷疑有惡性的可能時
- 子宮肌瘤所導致的不孕或流產
如果真的有手術的需求,在和醫師討論後,就會決定手術的方式,也要了解各種手術的注意事項囉。
子宮肌瘤手術怎麼做? 要注意什麼事情?
醫師會依據子宮肌瘤大小、數量、發生位置,以及病人本身狀況來選擇手術方式。目前主流上,醫師通常會用腹腔鏡進行子宮肌瘤相關的手術。腹腔鏡的好處是傷口會比傳統手術小、術後復原的時間比較短、傷口感染的機會降低比較低,也因此會有較短的住院時間。
至於常見的手術方式有以下幾種:
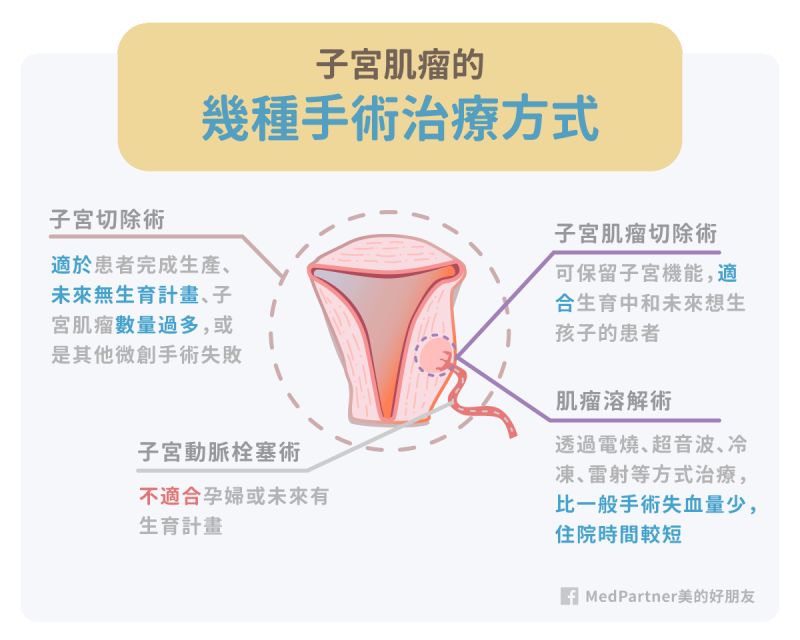
- 子宮肌瘤切除術:只切除子宮肌瘤病灶,並保留子宮構造。適於未來有生育計畫、或是生育中的患者。另外,如果患者想術後懷孕的話,建議手術後到受孕要間隔 3 至 6 個月[3]
- 子宮切除術:將子宮與子宮肌瘤完整切除。在患者已完成生產、未來沒有生育計畫、子宮肌瘤數量過多,抑或是已接受過其他微創手術治療但失敗的情況下,醫師會考慮選擇子宮切除,以後也就沒有復發的機會了。
- 肌瘤溶解術:以電燒、超音波、雷射、冷凍等方式來達成子宮肌瘤溶解的目的,會比一般手術的失血量少,且住院時間也較短。
- 子宮動脈栓塞術:透過栓塞子宮動脈的方式來縮小子宮肌瘤、改善經血過多的問題。但即使有高達 7 到 9 成的疾病症狀會得到改善,臨床上子宮動脈栓塞術並不適合孕婦,或未來想生孩子的患者喔。
除了上述的手術做法,目前還有一種比較新的療法,稱為海扶刀(HIFU, High-intensity focused ultrasound)。做法顧名思義,就是利用「高強度」的超音波聚焦,把能量集中在肌瘤上,就可以讓肌瘤本身因為高熱,導致肌瘤組織後續的壞死,讓肌瘤有效減小甚至是消失。這個做法的好處,是在外觀上不會看到傷口,因為根本沒用到手術刀。
看到這裡,你可能會想知道手術後復發的機會高不高呢?如果把子宮整個拿掉,那基本上就不會長了。如果是單純將肌瘤部分切除,那醫學上其實沒有百分百絕對的事,還是會有復發的可能,不過再次開刀的機率並不會太高。以子宮肌瘤切除為例,一般術後 5 到 8 年內要再次手術治療的機率大約是 16%[3],所以術後還是需要醫師持續的追蹤觀察喔。
子宮肌瘤是許多女性會遇到的疾病,雖然多數無症狀,但還是有機會影響女性朋友們的日常生活,如果你有子宮肌瘤,請務必定期追蹤。真的有必要時,可以在醫師的協助下透過藥物及手術來治療。
子宮肌瘤是個常見的疾病,但只要和醫師有完整的溝通與追蹤,多數人們都可以持續擁有高品質的健康生活的!如果這些知識對你有幫助,歡迎協助我們分享給更多需要的人,也邀請你參與我們的訂閱計劃,和我們一起努力,讓正確的知識可以幫助更多人喔!
(本文特別感謝婦產科黃醫師及溫醫師協助編輯審訂)
引用文獻列表
- Uptodate: Uterine leiomyomas (fibroids): Epidemiology, clinical features, diagnosis, and natural history
- Uptodate: Overview of treatment of uterine leiomyomas (fibroids)
- Uptodate: Laparoscopic myomectomy and other laparoscopic treatments for uterine leiomyomas (fibroids)
- 葉姿麟、黃鈞源 、邱愛珍、黃麗卿. 台灣停經前期女性子宮肌瘤盛行率與身體質量指數和腰圍的相關性研究. 台灣家醫誌2014; 24: 164-172 DOI: 10.3966/168232812014122404002
- Parker WH , Fu YS, Berek JS. Uterine sarcoma in patients operated on for presumed leiomyoma and rapidly growing leiomyoma. Obstet Gynecol. 1994 Mar;83(3):414-8.
- 恩惜膜(Esyma)ESMYA TAB 5 MG 藥物仿單